Врачи Педиатрического университета спасли младенца из Ставропольского края
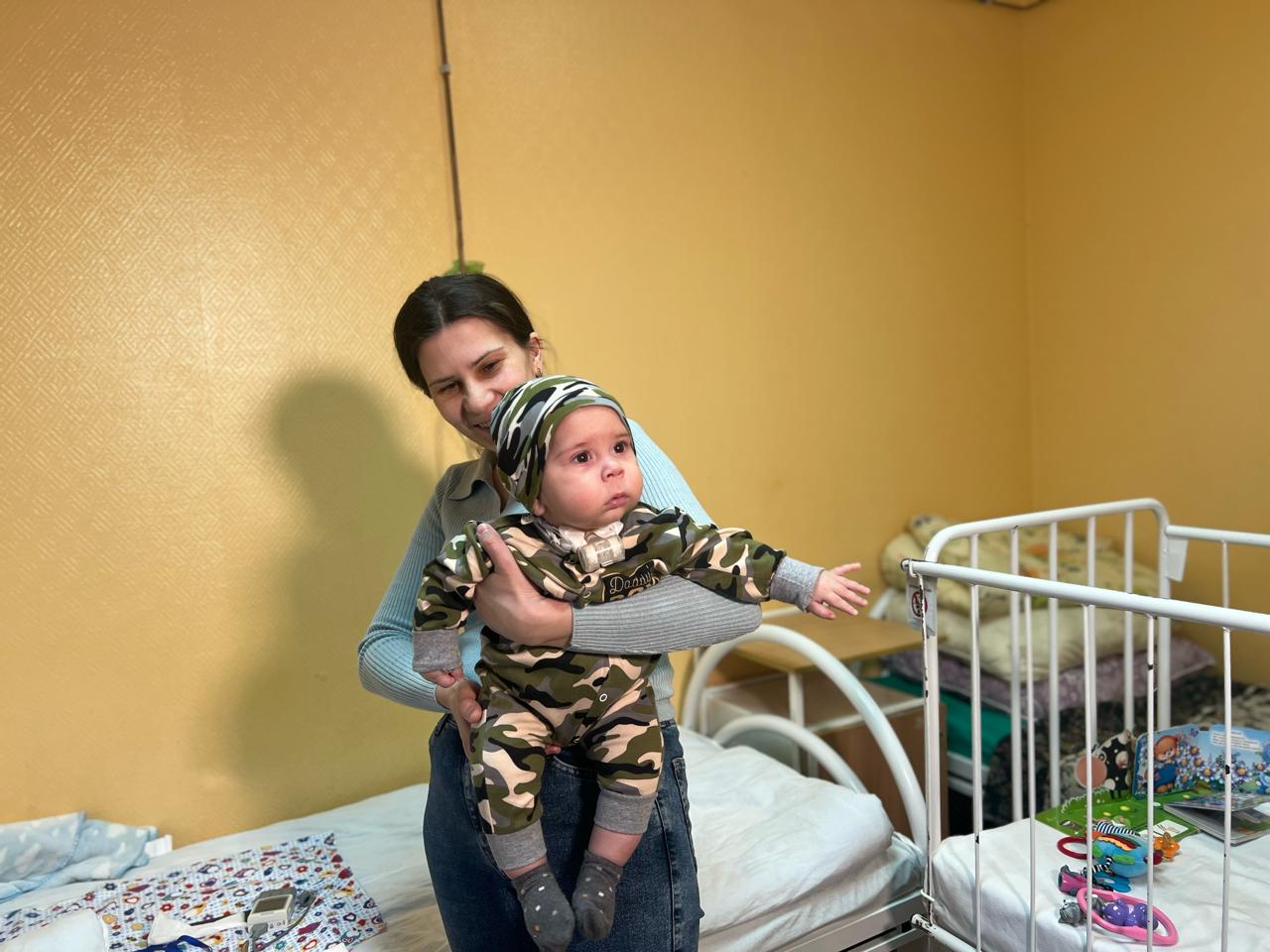
15 марта Мирон с родителями возвращается домой. Ребёнок провёл более двух месяцев в отделении реанимации, 15 дней был подключен к аппарату экстракорпоральной мембранной оксигенации (ЭКМО). Когда состояние пациента стабилизировалось, врачам клиники вуза удалось выявить и устранить причину тяжёлой пневмонии. Сегодня у малыша есть все шансы на здоровую жизнь.
16 декабря прошлого года спецборт МЧС доставил Мирона и ещё трёх грудных детей из Северо-Кавказского федерального округа в Санкт-Петербург. Маленьких пациентов сопровождали ведущие специалисты Педиатрического университета и врачи Федерального центра медицины катастроф Национального медико-хирургического Центра имени Н.И. Пирогова. Состояние шестимесячного Мирона медики оценивали как крайне тяжёлое, близкое к критическому: лёгкие ребёнка отказали, аппарат ИВЛ уже не мог насыщать кровь кислородом. Единственным шансом на спасения была процедура ЭКМО.

Как рассказала мама малыша Татьяна, впервые она забеспокоилась о здоровье сына ещё в роддоме.
|
|
- Мирошка у нас долгожданный второй ребёнок. Беременность проходила хорошо, все анализы были в норме. Когда он только родился, меня насторожило, что он закашливается во время кормлений, как будто поперхнулся, но врачи никаких патологий не нашли. Дома мы постепенно приспособились его кормить и носить «столбиком», - поделилась женщина. |
Малыша неоднократно обследовали ставропольские медики, но причину кашля при глотании выявить так и не смогли. В пять месяцев Мирон впервые заболел ОРВИ. Родители сразу обратились к педиатру.
|
|
- Нам рекомендовали лечь в стационар, говорили, что у Мирона может быть обструкция дыхательных путей. Я не стала спорить, и нас госпитализировали в Предгорную районную больницу. В первый день он ещё был бодрый, а на второй поднялась высокая температура. С каждым днём я видела, что сыну всё хуже и хуже: он уже криком кричал постоянно. В последний день, когда мы лежали в Предгорном, у Мирона начала падать сатурация, - рассказала Татьяна. |

Малыша перевели в отделение реанимации краевой детской клинической больницы, начали искусственную вентиляцию лёгких. Несмотря на усилия врачей, состояние мальчика продолжило ухудшаться.
|
|
- Мы с мужем поселились в гостинице рядом с больницей, каждый день приходили к сыну, и каждый день нас ждали плохие новости. Сначала ИВЛ справлялся, потом перестала держаться сатурация, постепенно перешли на стопроцентный кислород, - сообщила мама Мирона. |
Ставропольские медики находились на связи с коллегами из Санкт-Петербургского государственного педиатрического медицинского университета. Когда стало ясно, что Мирону требуется подключение к аппарату ЭКМО, по распоряжению ректора, главного неонатолога Минздрава России Дмитрия Иванова, специалисты клиники вуза вылетели в регион.
В состав бригады вошли заведующий отделением реанимации новорожденных Назар Зеленин, врач анестезиолог-реаниматолог Екатерина Хапугина, кардиохирург Евгений Кулемин. Группу возглавил заместитель главного врача по анестезиологии-реанимации и неонатологии Алексей Яковлев.

|
|
- Я когда увидела врачей из Санкт-Петербурга, боялась к ним подойти. Мне было страшно, что я услышу слова, что всё безнадёжно. Состояние было у него очень тяжёлое, мне никто ничего не гарантировал. Это была уже последняя надежда, - рассказала Татьяна. |
Надежда оправдалась: медики из Северной столицы привезли с собой аппарат ЭКМО и все необходимые расходные материалы. В день приезда в Ставрополь кардиохирург и анестезиологи-реаниматологи успешно провели процедуру подключения пациента к комплексу, полностью замещающему работу лёгких и частично - работу сердца.
Алексей Яковлев подчеркнул, что Педиатрический университет – единственная клиника, специалисты которой имеет опыт транспортировки новорожденных и детей до года на аппарате экстракорпоральной мембранной оксигинации.
|
|
- Важно понимать, что это всегда крайне сложное и ответственное мероприятие – у пациента в пути могут развиться грозные осложнения - кровотечение, тромбоз. В данном случае ситуация осложнилась ещё и тем, что ставропольский аэропорт был закрыт из-за сложных погодных условий - густого тумана. Было принято решение доставить пациента в Минеральные Воды на реанимобиле в сопровождении ДПС , - рассказал подробности заместитель главного врача. |

Мама Мирона до мелочей помнит события 16 декабря.
|
|
- Алексей Владимирович мне сказал: «Идите, поцелуйте ребёнка, потому что дорога дальняя». Я подошла, сын на меня смотрел, улыбался. И мы поехали - они в одной машине, мы с мужем - в другой. Потом самолёт. Было очень страшно, я даже не заметила, что мы летели четыре часа, мне показалось, что только взлетели и уже посадка, - поделилась Татьяна. |
Врачи смогли доставить в клинику Педиатрического университета четырёх младенцев, которым требовалось лечение в федеральном центре. Командировка стала знаковой даже для опытных специалистов: ранее одновременные эвакуации стольких малышей в тяжёлом состоянии не проводились.
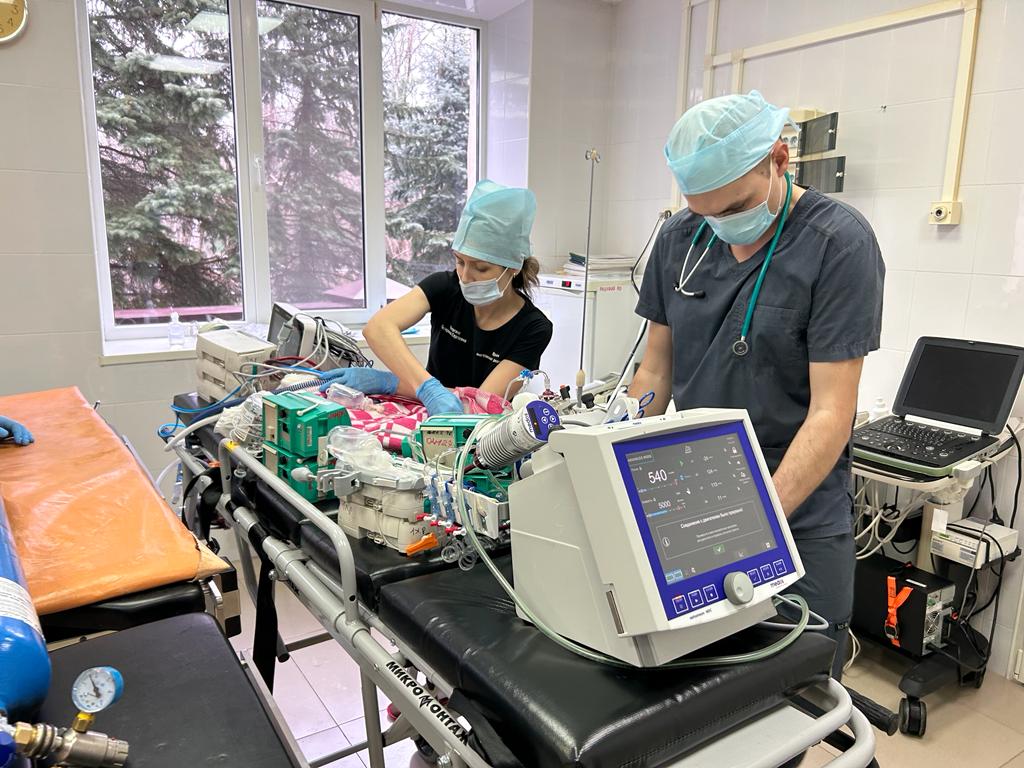
Борьба за жизнь Мирона продолжилась в клинике вуза.
|
|
- Мы имели дело с массивной двусторонней пневмонией. Лёгкие практически не работали, пришлось замещать их ЭКМО две недели. Мы провели курс антибактериальной терапии, и это дало результат, - сообщил заведующий отделением анестезиологии-реанимации Евгений Фелькер. |
Перед Новым годом врачи приняли решение «снять» Мирона с ЭКМО. Постепенно состояние малыша начало улучшаться.
|
|
- В январе нам стали сообщать одну хорошую новость за другой - то один анализ получше, то второй. Потом трахеостому поставили, от аппарата ИВЛ начали отлучать, пробуждать, - отметила мама ребёнка. |
Пневмонию удалось победить, однако причины её возникновения по-прежнему вызывали вопросы.
|
|
- Уже в первый день, когда он к нам поступил, по анамнезу мы заподозрили врождённую патологию – трахеопищеводный свищ, через которое содержимое пищевода попало в лёгкие и вызвало аспирацию. Пока ребёнок находился в тяжёлейшем состоянии, этот вопрос был не самым актуальным, тем более, что отверстие было изолировано: в трахее находилась интубационная трубка, а в пищеводе – зонд. Но когда состояние пациента улучшилось, мы получили возможность провести необходимые исследования и подтвердили диагноз, - сообщила лечащий реаниматолог Мирона Наталья Абрамова. |
Трахеопищеводный свищ – это форма атрезии пищевода, при которой у пациента есть патологическое сообщение между пищеводом и трахеей. Обычно данный порок выявляют сразу после рождения, но иногда он проявляется не слишком ярко. Чтобы диагностировать патологию, медики использовали несколько методов исследования, дополняющих друг друга: бронхоскопию, фиброгастроскопию и компьютерную томографию с контрастом.
|
|
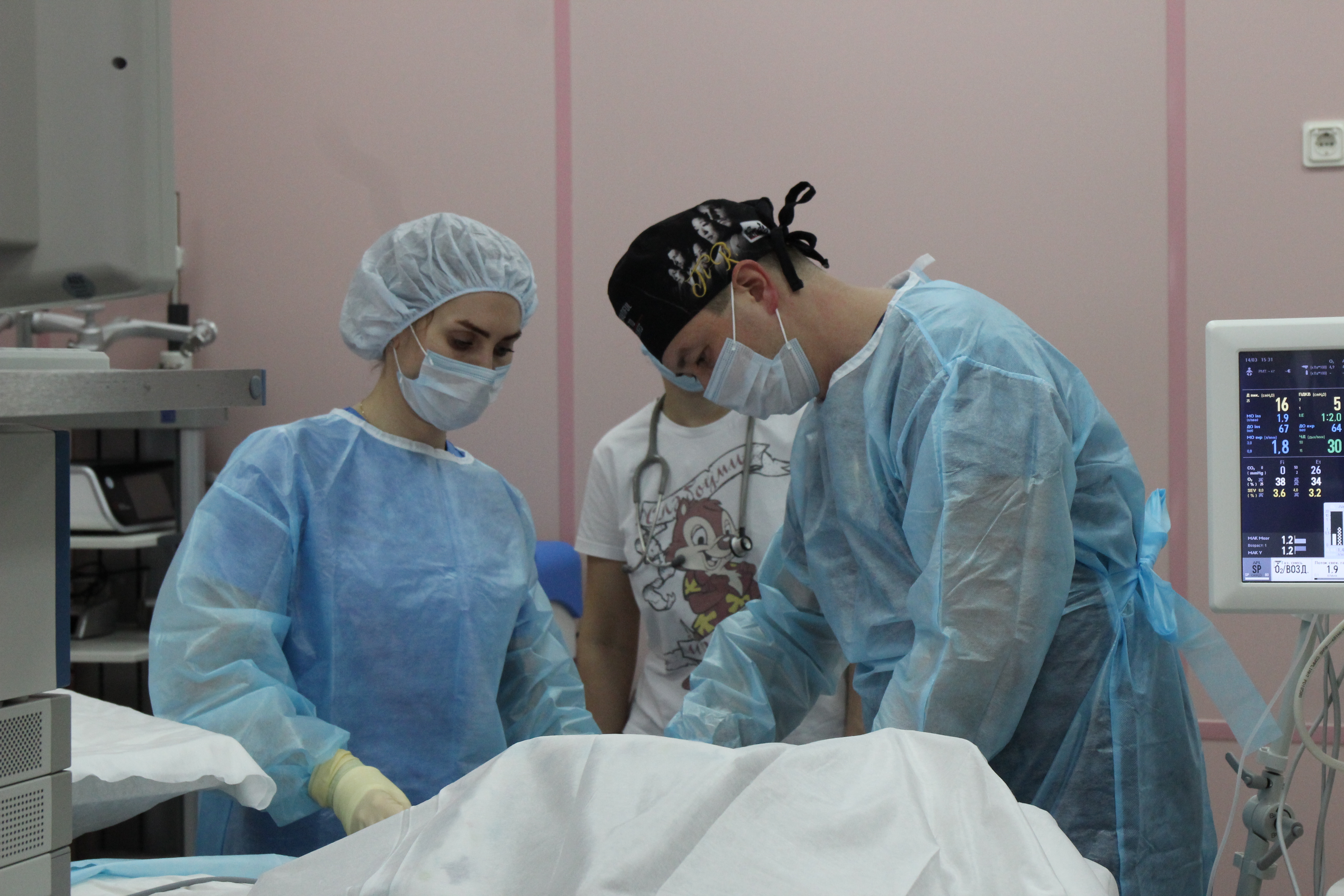
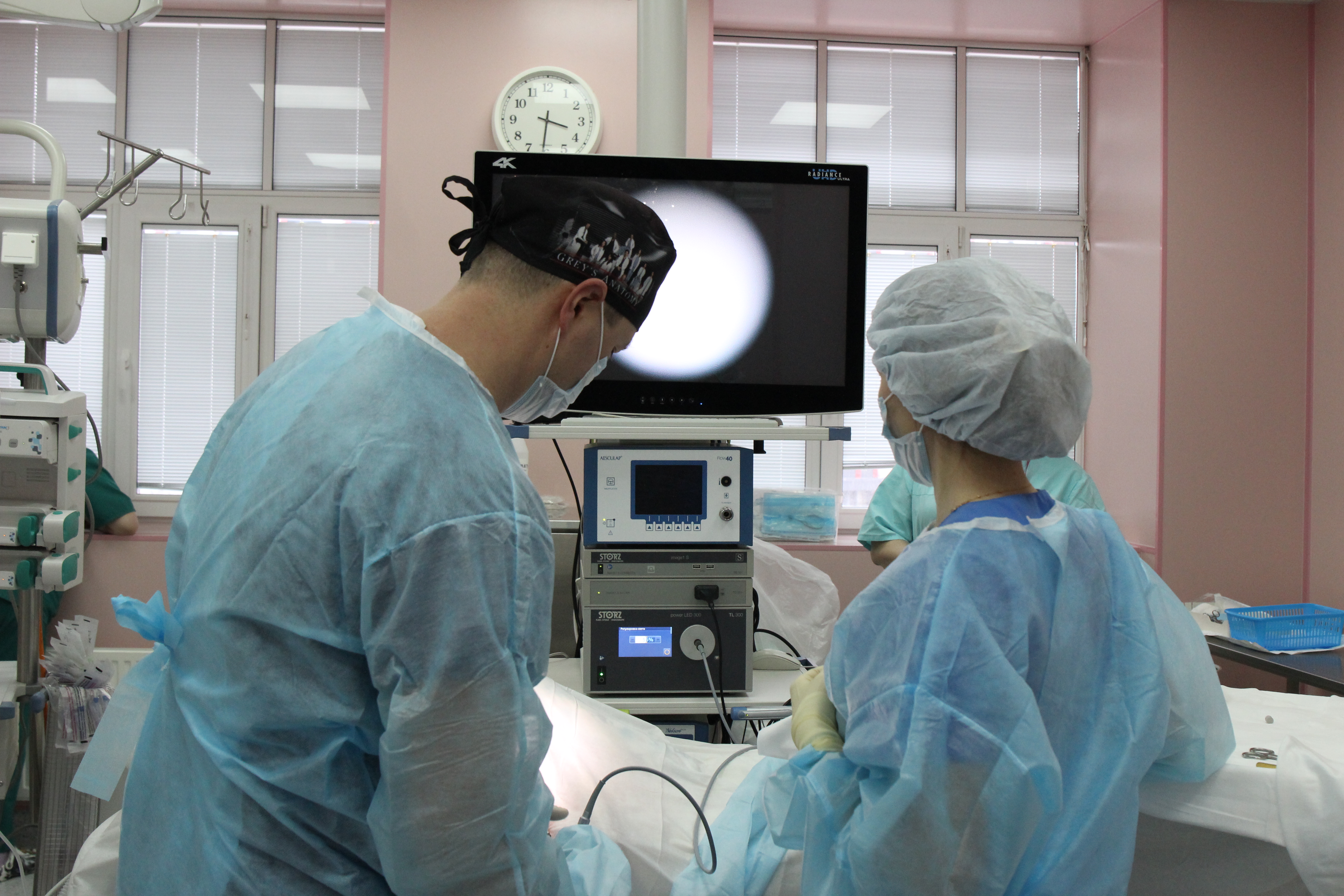
- Конечно, эта ситуация требует хирургического лечения: надо разобщить соустье между пищеводом и трахеей. Было принято решение о торакоскопической коррекции, - пояснил детский хирург Роман Ти. |
Совместно с доцентом кафедры хирургических болезней детского возраста Андреем Ивановым, он выполнил малоинвазивное вмешательство через трёхмиллиметровые разрезы. Сложную анестезию провела врач анестезиолог-реаниматолог Татьяна Танцева.
|
|
- Операция протекала достаточно тяжело. Сложность заключалась в том, что свищ был расположен высоко, ближе к шее, работать в этой зоне крайне неудобно. Одномоментно его циркулярно обойти и завязать очень тяжело, при такой толщине и ригидности тканей герметично затянуть невозможно. Приходится ушивать отдельно дефект на трахее и на пищеводе, - рассказал Роман Ти о ходе шестичасового хирургического вмешательства. |
Послеоперационный период у ребёнка прошёл гладко, контрольное обследование показало полную успешность проведённого вмешательства. Мирона перевели из реанимации в отделение пульмонологии. Сейчас он дышит самостоятельно, заново научился переворачиваться и держать голову, набрал вес и начал улыбаться. Правда, громко кричать Мирон пока не может: мешает трахеостома.
|
|
- Для того, чтобы снять её, мы должны чётко убедиться, что у ребёнка не будет рецидива аспирационного синдрома. Сейчас мы его спокойно отпускаем домой на шесть месяцев. Потом у нас будет плановая госпитализация, на которой мы повторим все исследования, и, если всё хорошо, будем с врачами оториноларингологами решать вопрос о закрытии отверстия в трахее, - сообщила врач Педиатрического отделения №2 клиники университета Наталья Соломатина. |
Она подчёркивает, что врачи университета будут на связи с родителями Мирона и сделают всё, чтобы мальчик как можно быстрее восстановился после болезни.
|
|
- Конечно, приятно, что такого тяжёлого ребёнка нам удалось вытащить, я к нему захожу, узнать как дела. Он мне запомнится, все тяжёлые детки запоминаются, - говорит анестезиолог-реаниматолог Наталья Абрамова, и добавляет: «Мы никогда не рассуждаем о шансах ребёнка на спасение, мы просто делаем свою работу. Если есть хоть одна сотая процента, что ребёнок выживет, то мы за него боремся». |
Папа ребёнка Максим поблагодарил врачей за спасение сына.
|
|
- Мы молились за нашего ребёнка, слава Богу, что всё так сложилось, и он попал в надёжные руки, - сказал он. |